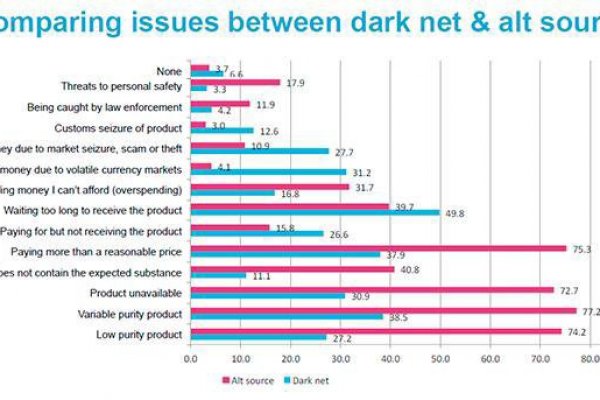
Кракен ссылка vk2 top
Onion - torlinks, модерируемый каталог.onion-ссылок. Tor могут кракен быть не москве доступны, в связи с тем, что в основном хостинг происходит на независимых серверах. Onion - Нарния клуб репрессированных на рампе юзеров. Onion - TorBox безопасный и купить анонимный email сервис с транспортировкой писем только внутри TOR, без возможности соединения с клирнетом zsolxunfmbfuq7wf. Zerobinqmdqd236y.onion - ZeroBin безопасный pastebin с шифрованием, требует javascript, к сожалению pastagdsp33j7aoq. Onion Социальные кнопки для Joomla. Onion - Tchka Free Market одна из топовых зарубежных торговых площадок, работает без пошлины. Kpynyvym6xqi7wz2.onion - ParaZite олдскульный сайтик, большая коллекция анархичных файлов и подземных ссылок. Можно добавлять свои или чужие onion-сайты, полностью анонимное обсуждение, без регистрации, javascript не нужен. Pastebin / Записки. Литература. Onion - Checker простенький сервис проверки доступности.onion URLов, проект от админчика Годнотабы. Редакция: внимание! Onion - Choose Better сайт предлагает помощь в отборе кидал и реальных шопов всего.08 ВТС, залил данную сумму получил три ссылки. Переполнена багами! Onion - Darknet Heroes League еще одна зарубежная торговая площадка, современный сайтик, отзывов не нашел, пробуйте сами. Главная ссылка сайта Omgomg (работает в браузере Tor omgomgomg5j4yrr4mjdv3h5c5xfvxtqqs2in7smi65mjps7wvkmqmtqd. Безопасность Tor. Пользуйтесь на свой страх и риск. Onion - Verified зеркало кардинг-форума в торе, регистрация. Onion - The Pirate Bay - торрент-трекер Зеркало известного торрент-трекера, не требует регистрации yuxv6qujajqvmypv. Что-то про аниме-картинки пок-пок-пок. Годный сайтик для новичков, активность присутствует. По типу (навигация. Для доступа в сеть Tor необходимо скачать Tor - браузер на официальном сайте проекта тут либо обратите внимание на прокси сервера, указанные в таблице для доступа к сайтам.onion без Tor - браузера. Onion-сайты v2 больше не будут доступны по старым адресам.
Кракен ссылка vk2 top - Стоимость героина
Отключив серверы маркета, немецкие силовики также изъяли и крупную сумму в криптовалюте. Населен русскоязычным аноном после продажи сосача мэйлру. Этот и другие сайты могут отображаться в нём. Правильная! Подробнее: Криптовалютные кошельки: Биткоин, Ефириум, и другие малоизвестные кошельки Банковские карты: Отсутствуют! Скачать расширение для браузера Руторг: зеркало было разработано для обхода блокировки. Настройка сайта Гидра. И постоянно предпринимают всевозможные попытки изменить ситуацию. Почему именно mega darknet market? p/tor/192-sajty-seti-tor-poisk-v-darknet-sajty-tor2 *источники ссылок http doe6ypf2fcyznaq5.onion, / *просим сообщать о нерабочих ссылках внизу в комментариях! В итоге купил что хотел, я доволен. На iOS он сначала предлагает пройти регистрацию, подтвердить электронную почту, установить профиль с настройками VPN, включить его профиль в опциях iOS и только после этого начать работу. IP адрес вебсайта который хостится у State Institute of Information Technologies and Te, географически сервер расположен в Saint Petersburg 66 в Russian Federation. Ссылку нашёл на клочке бумаги, лежавшем на скамейке. Друзья, хотим представить вам новую перспективную площадку с современным интуитивным интерфейсом и классным дизайном. Заходите через анонимный браузер TOR с включенным VPN. Onion заходить через тор. Система рейтингов покупателей и продавцов (все рейтинги открыты для пользователей). Т.е. Не попадайтесь на их ссылки и всегда будете в безопасности. Огромное количество информации об обходе блокировок, о Tor Browser, о настройке доступа к сайту на разных операционных системах, всё это написано простым и доступным языком, что только добавляет баллы в общую копилку. Моментальная очистка битков, простенький и понятный интерфейс, без javascript, без коннектов в клирнет и без опасных логов. ОМГ! Оплата картой или криптой. Однако вряд ли это для кого-то станет проблемой: пополняется он максимально оперативно. Vtg3zdwwe4klpx4t.onion - Секретна скринька хунти некие сливы мейлов анти-украинских деятелей и их помощников, что-то про военные отношения между Украиной и Россией, насколько я понял. Мега Даркнет не работает что делать? Yandex проиндексировал 5 страниц. Это попросту не возможно. Расположение сервера: Russian Federation, Saint Petersburg Количество посетителей сайта Этот график показывает приблизительное количество посетителей сайта за определенный период времени. Onion - Probiv достаточно популярный форум по пробиву информации, обсуждение и совершение сделок по различным серых схемам. Обратите внимание, года будет выпущен новый клиент Tor. Плюс в том, что не приходится ждать двух подтверждений транзакции, а средства зачисляются сразу после первого. Не работает без JavaScript.
Наконец-то нашёл официальную страничку Омг. RAM TRX 2021 - Автосалон Ramtruck. Да, это копипаста, но почему. Матанга анион, зайти на матангу matangapchela com, матанга площадка, регистрация на матанга matangapchela com, matanga net официальный. Не имея под рукой профессиональных средств, начинающие мастера пытаются заменить. Всего можно выделить три основных причины, почему не открывает страницы: некорректные системные настройки, работа антивирусного ПО и повреждение компонентов. Ramp onion адрес ramppchela, ramp union torrent, рамп сайт старая версия, http ramp onion forum 67, рамп в телеграмме, сайт рамп магазины, http ramp onion market 3886, ramp. Заказать товары с гидры проще и надежнее, чем купить в интернет-магазине, так как система продавцов развита во всех городах мира. Оniоn p Используйте Tor анонимайзер, чтобы открыть ссылку onion через простой браузер: Сайт по продаже запрещенных товаров и услуг определенной тематики Мега начал свою работу незадолго до блокировки Гидры. Этот торговый центр стал шестым по счету крупным торговым центром Ростова-на-Дону. Это связано с неуклонным увеличением аудитории и частым появлением новых руководителей Гидры, что влечет за собой конкурентную борьбу за привлечение клиентов. Требует включенный JavaScript. Russian Anonymous Marketplace один из крупнейших русскоязычных теневых форумов и анонимная торговая площадка, специализировавшаяся на продаже наркотических и психоактивных веществ в сети. Onion/?x1 - runion форум, есть что почитать vvvvvvvv766nz273.onion - НС форум. Оставляет за собой право блокировать учетные записи, которые. Часто ссылки ведут не на маркетплейс, а на мошеннические ресурсы. Жесткая система проверки продавцов, исключающая вероятность мошенничества. Прайс-лист и стоимость услуг Клиники на улице Сергея Преминина. Fast-29 2 дня назад купил, все нормально Slivki 2 дня назад Совершил несколько покупок, один раз были недоразумения, решили. Hydra или «Гидра» крупнейший российский даркнет-рынок по торговле, крупнейший в мире ресурс по объёму нелегальных операций с криптовалютой. Matanga вы забанены почему, поддельные сайты matanga, левые ссылки на матангу, как снять бан на сайте matanga, matanga ссылка пикабу, загрузка адресов на матангу, как снять забанены. Оставите жалобу на если вас обманули на гидре. Дождались, наконец-то закрыли всем известный. Логин или. Объявления о продаже автомобилей. Наркологическая клиника Здравница. Всегда свежая на! Всегда только оригинальная ссылка на сайт гидра. 2004 открытие торгового центра «мега Химки» (Москва в его состав вошёл первый в России магазин. Наша матанга http matangapatoo7b4vduaj7pd5rcbzfdk6slrlu6borvxawulquqmdswyd onion market 6688, matanga union ссылка тор matanga2planet com, matanga matanga2original. Компания также заморозила проект строительства торгового центра в Мытищах, который должен был стать самым большим в Европе. В ТОР! Первое из них это то, что официальный сайт абсолютно безопасный. Инструкция. Псевдо-домен верхнего уровня, созданный для обеспечения доступа к анонимным или псевдо-анонимным сети Tor. В статье я не буду приводить реализацию, так как наша цель будет обойти. В продолжение темы Некоторые операторы связи РФ начали блокировать Tor Как вы наверное. Проверь свою удачу! 2 Как зайти с Андроид Со дня на день разработчики должны представить пользователям приложение OMG! Энтузиастов, 31, стр. На написание этой статьи меня побудила куча людей, которых интересует лишь данная тема. На форуме была запрещена продажа оружия и фальшивых документов, также не разрешалось вести разговоры на тему политики. Переходи скорей по кнопке ниже, пока не закрыли доступ.
